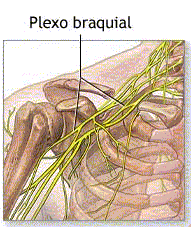
Hoy os voy a hablar de la parálisis braquial obstétrica, un patología que les ocurre a algunos niños al nacer y que gracias a la fisioterapia y a un tratamiento quirúrgico si fuese necesario, puede llegar a curarse al 100%.
 |
| Rotura del plexo braquial |
La parálisis braquial obstétrica es una lesión ocasionada por la distensión del plexo braquial durante el parto. Puede deberse a la instrumentalización utilizada durante el parto (forceps) comprimiendo el plexo braquial en esa zona, por la presentación del parto de nalgas, a que el feto sea grande (más de 4 kg.), a un aumento de peso materno excesivo (más de 20 kg.), a que el bebé posea una costilla cervical (algunas personas nacen con una costilla cervical más y eso puede comprimir el plexo y romperlo a nivel de la tracción y a la edad de la madre (si es muy mayor).
 |
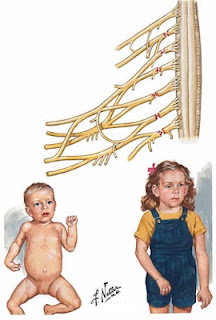
| Mecanismo de lesión |
El plexo braquial inerva la extremidad superior y está formado por los nervios raquídeos C5-C6-C7-C8-D1, aunque en algunos casos también se unen ramas procedentes de la C4 y T2. Es importante conocer las relaciones existentes entre la inervación y las funciones del miembro superior, ya que la parálisis braquial obstétrica puede afectar a varias raíces y alterar varias funciones a diferentes grados. Cuanto más raíces inerven un músculo más posibilidades habrán de que este conserve su función, ya que la lesión se produce a un nivel y solo afectará a ese nivel quedando los niveles inferiores y superiores intactos.
La lesión puede ser debida a una tracción excesiva del plexo por separación de cuello-hombro (dónde se afectará C5-C7) o por una abducción de hombro con tracción de brazo (en un parto de nalgas donde se afecta C8-T1)
Se pueden observar distintos grados de lesión dependiendo de la zona del nervio lesionada:
- neuropraxia: interrupción temporal de la conducción x una distensión funcional. Tendrá una recuperación espontánea.
- axonotmesis: rotura del axón quedando intacta la vaina de mielina, pudiendo existir así una regeneración axonal.
- neurotmesis: rotura total del nervio sin posibilidad de recuperación.
Segun el nivel lesionado podremos distinguir entre varios tipos de PBO
P. B. O. superior o de Duchenne-erb: (C5-C6)
Es la más frecuente de las parálisis braquiales. Cuando esta tiene lugar observaremos el hombro en adducción y rotación interna (debido a la debilidad de lols abductores y los rotadores externos) codo en extensión y pronación de antebrazo. El bebé presentará una dificultad a la flexión del hombro por la contractura que existirá entre escápula y húmero, compensarán esta flexión con la extensión de tronco. Su mano quedará libre por lo cual utilizarán bastante la mano, el tono estará conservado o un poco disminuido pero se recupera pronto y la sensibilidad estará disminuida en los dermatomas correspondientes.
Los reflejos bicipital y estilorradial estarán abolidos y en reflejo del moro no aparecerá en el lado afecto.
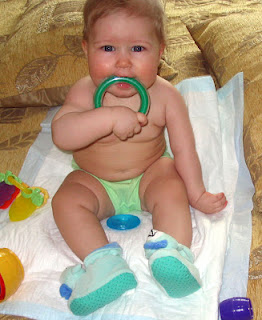 |
| PBO Duchenne-Erb |
P.B.O. superior: (superior a C7)
Es exactamente igual que la de Duchenne-erb peró además también se verá afectado el triceps, suponiendo así una dificultad para la extensión del codo y quedando una deformación en semi-flexión de codo.
P.B.O. inferior o de Déjèrine-Klumple: (C8-D1)
Es la menos frecuénte. Las articulaciones del hombro y el codo no están afectadas. Tienen afectación de la pronación del antebrazo y de los músculos de la muñeca y de la mano (trastorno motor de la musculatura anterior del antebrazo, flexores y mueculatura intrínseca). Posee síndrome supinatorio. Afectación de los reflejos de prensión palmar y cúbito pronador (al estimular la estiloides cubital se producirá pronación.
Podrá aparecer cuando hay lesión de D1 el Síndrome de Bernard-Horner ( miosis, ptosis y enoftalmia del lado de la parálisis con hiperemia).
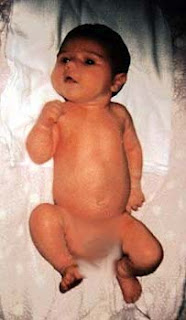 |
| PBO Déjèrine-Klumple |
P.B.O. mixta o total: (C5-D1)
Se lesionan los tres troncos prosuciendo una parálisis global con el tono del brazo muy disminuido (hipotónico), mano abierta y sensibilidad y reflejos osteotendinosos totalmente abolidos. No se puede recuperar.
Pueden aparecer una serie de complicaciones a consecuéncia de la PBO:
- Puede producirse luxación de hombro ocabeza del radio durante el parto
- Rigideces musculares que pueden dar paso a deformidades
- Contracturas musculares
- Deformidades óseas por crecimiento del niño en mala postura
- Dismetría del brazo afectado, quedando el brazo afectado más corto
 |
| Complicaciones |
El diagnósticto de esta patología se suele hacer mediante la observación del niño, ya que su clínica será de movimientos atípicos y muy disminuidos. También se podrán radiografías por si hubiera alguna fractura de clavícula o humero, electromiografía a partir de las 2 o 3 semanas de vida, mielografía, TC o IRM para ver el tipo de lesión.
La evolución de la patología sigue unas pautas.
Primeramente en la fase inicial observaremos hipotonía. Recomendaremos a los padres que no muevan mucho al niño, ya que si la lesión no es completa las fibras nerviosas podrian unirse solas. Pasados los 21 dias se le realizará una Electromiografía.
Después en la fase de regresión (hasta los 8-12 meses) se producirá una estabilización. Si la lesión solo ha sido solo una elongación se recuperará por completo a los 3-4 meses. Es en esta fase donde iniciaremos el tratamiento fisioterápico.
Finalmente, pasado el año de edad entraremos en la fase de secuelas o fase de estabilización donde observaremos una mejoría funcional o empezaremos a observar las deformidades provocadas a consecuéncia de la lesión.
Las secuelas más frecuéntes que produce esta patología son las contracturas, principalmente la contractura escapulo-humeral, produciendo así limitación de la abducción, y contractura en los rotadores internos y adductores del brazo provocando una rotación externa del brazo.
Cuando a los 3-4 meses el bebé realiza tratamiento fisioterápico y no ha iniciado aún la recuperación o no se ve mejoría se le realizará un tratamiento con microcirugia.
Tras la intervención se empezará a ver mejoría evidente a los 6-12 meses después de la intervención, se completará a los 2-3 años despues yse necesitará una fisioterapia postquirúrgica contínua.
Tratamiento fisioterápico
En la primera fase de la lesión (los primeros 21 días) simplemente evitaremos que se le estire el brazo al bebé, ya que podremos empeorar la lesión o evitar que se recupere si se ha tratado de una elongación.
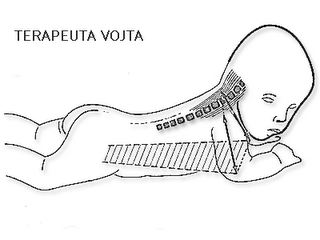
A partir de la cuarta semana iniciaremos las movilizaciones pasivas fijando la escápula para que no se despegue del tronco, estimularemos una movilización activa con Vojta, Bobath, … Trabajaremos la sensibilidad e integración del esquema corporal delante de un espejo y controlaremos el tratamiento postural mediante férulas y colocación del niño en posturas que evite acortamientos.
 |
|
| Vojta |
A los 4 meses se valorará la respuesta del bíceps. Se trabajará el desarrollo motor normal y se intentará que el bebé inicie el gateo y empece a cargar en el brazo afecto si va evolucionando correctamente. Se podrán usar corrientes rectangulares, triangulares, trapezoidales o interferenciales.
El tratamiento fisioterápico postquirúrgico, al igual que en el conservador se evitarán los estiramientos y los movimientos del brazo, inmovilizándolo junto al cuello. A partir de los 21 días se iniciará el tratamiento fisioterápico conservador hasta que el niño alcance su máximo potencial. Se evitará forzar la rotación externa de hombro y extensión de codo.
Para cuantificar las secuelas de la PBO en niños capaces de atender a órdenes (mayores de 2años) se valorarán diferentes movimientos y funciones.
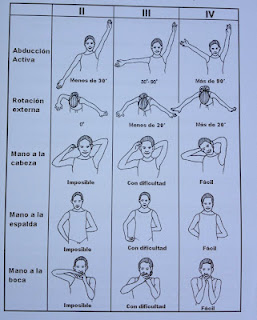 |
| Escala de Mallet |
Aclaración: el grado I no se muestra porque le es imposible realizar el movimiento y el grado V tampoco se muestra porque esta el movimiento completo.
Espero que os sirva de ayuda esta información y teneis algún tipo de duda, ¡¡ya sabeis donde estoy!! 🙂
Fuente: Fisiocatessen